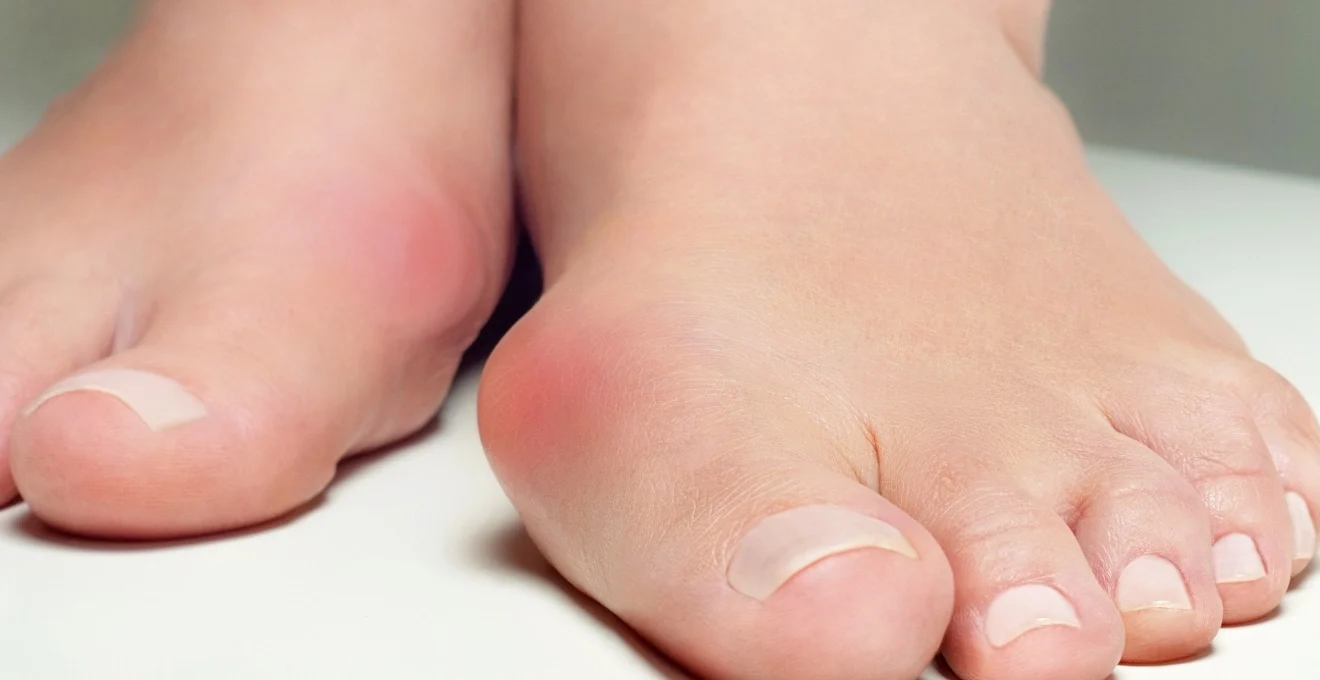
L’hallux valgus, communément appelé « oignon », est une déformation fréquente du gros orteil qui peut causer de vives douleurs et des difficultés à la marche. Cette pathologie touche environ 23% de la population adulte, avec une prévalence plus élevée chez les femmes. Face à cette problématique, la chirurgie de l’hallux valgus s’est imposée comme une solution efficace pour corriger la déformation et soulager les patients. Les techniques chirurgicales ont considérablement évolué ces dernières années, offrant des résultats plus précis et une récupération plus rapide. Découvrez comment cette intervention peut transformer la vie des personnes souffrant de cette affection podologique.
Anatomie et pathologie de l’hallux valgus
L’hallux valgus se caractérise par une déviation latérale progressive du gros orteil, accompagnée d’une proéminence osseuse médiale de la tête du premier métatarsien. Cette déformation modifie l’anatomie normale du pied, perturbant sa biomécanique et sa fonction. Le premier métatarsien s’écarte vers l’intérieur (en varus), tandis que le gros orteil dévie vers l’extérieur (en valgus), créant ainsi une saillie osseuse douloureuse au niveau de l’articulation métatarso-phalangienne.
L’étiologie de l’hallux valgus est multifactorielle. Des facteurs génétiques, anatomiques et environnementaux contribuent à son développement. Parmi les causes les plus fréquentes, on retrouve :
- Une prédisposition héréditaire
- Le port répété de chaussures inadaptées, notamment à talons hauts et bout étroit
- Des anomalies structurelles du pied, comme un pied plat ou un premier métatarsien court
- Certaines pathologies inflammatoires, telles que la polyarthrite rhumatoïde
La progression de l’hallux valgus entraîne non seulement des douleurs localisées, mais peut également perturber l’équilibre global du pied. Les patients rapportent souvent des difficultés à trouver des chaussures confortables et une gêne croissante à la marche. Dans les cas avancés, on observe fréquemment une subluxation de l’articulation métatarso-phalangienne, aggravant davantage la symptomatologie.
L’hallux valgus ne se résume pas à un simple problème esthétique. Il s’agit d’une véritable pathologie fonctionnelle qui peut significativement altérer la qualité de vie des patients.
Techniques chirurgicales pour corriger l’hallux valgus
La correction chirurgicale de l’hallux valgus a connu des avancées significatives ces dernières décennies. Les chirurgiens disposent aujourd’hui d’un arsenal thérapeutique varié, permettant une prise en charge personnalisée en fonction de la sévérité de la déformation et des caractéristiques anatomiques du patient. Examinons les principales techniques utilisées.
Ostéotomie de scarf : procédure et avantages
L’ostéotomie de Scarf est devenue l’une des techniques de référence pour la correction de l’hallux valgus modéré à sévère. Cette procédure consiste à réaliser une coupe longitudinale en forme de « Z » dans le premier métatarsien, permettant un déplacement latéral de la tête métatarsienne. Les avantages de cette technique incluent :
- Une correction tridimensionnelle de la déformation
- Une stabilité intrinsèque de l’ostéotomie, facilitant la fixation
- La possibilité d’ajuster le degré de correction pendant l’intervention
- Un potentiel de raccourcissement ou d’allongement du premier rayon si nécessaire
Des études récentes montrent un taux de satisfaction des patients avoisinant les 85% après une ostéotomie de Scarf, avec une amélioration significative des scores fonctionnels à long terme.
Arthrodèse métatarso-phalangienne : indications et résultats
L’arthrodèse métatarso-phalangienne est généralement réservée aux cas d’hallux valgus sévères, récidivants ou associés à une arthrose importante de l’articulation. Cette technique vise à fusionner l’articulation entre le premier métatarsien et la phalange proximale du gros orteil. Bien que cette intervention entraîne une perte de mobilité de l’articulation, elle offre une correction stable et durable de la déformation.
Les indications principales de l’arthrodèse incluent :
- Hallux valgus avec arthrose avancée de l’articulation métatarso-phalangienne
- Échec de chirurgies précédentes
- Déformations sévères chez les patients âgés ou à faible demande fonctionnelle
Les résultats à long terme de l’arthrodèse sont généralement satisfaisants, avec un taux de fusion supérieur à 95% et une amélioration significative de la douleur et de la fonction du pied.
Technique mini-invasive percutanée : innovation et précision
La chirurgie mini-invasive percutanée de l’hallux valgus représente une avancée majeure dans le domaine. Cette technique utilise des instruments spécialisés introduits à travers de petites incisions, permettant de réaliser des ostéotomies et des gestes sur les tissus mous avec une précision remarquable. Les avantages de cette approche sont nombreux :
- Réduction significative du traumatisme chirurgical
- Diminution des douleurs post-opératoires
- Récupération fonctionnelle plus rapide
- Résultats esthétiques améliorés grâce à des cicatrices minimales
Une méta-analyse récente a démontré que la chirurgie percutanée offre des résultats comparables aux techniques conventionnelles en termes de correction de la déformation, avec l’avantage d’une récupération plus rapide et d’un taux de complications moindre.
Chévron distal vs proximal : comparaison d’efficacité
Les ostéotomies de Chévron, qu’elles soient distales ou proximales, sont des options thérapeutiques éprouvées pour la correction de l’hallux valgus. Le choix entre ces deux variantes dépend principalement de la sévérité de la déformation et de l’angle intermétatarsien.
Le Chévron distal est généralement préféré pour les déformations légères à modérées, avec un angle intermétatarsien inférieur à 15°. Cette technique offre :
- Une bonne stabilité intrinsèque
- Une correction efficace de l’angle hallux valgus
- Une récupération relativement rapide
Le Chévron proximal, quant à lui, est indiqué pour les déformations plus importantes, avec un angle intermétatarsien supérieur à 15°. Il permet :
- Une correction plus puissante de l’angle intermétatarsien
- Un meilleur contrôle de la rotation du premier rayon
- Une correction adaptée aux cas plus complexes
Des études comparatives ont montré que les deux techniques offrent des résultats satisfaisants à long terme, avec un léger avantage pour le Chévron proximal dans les cas de déformations sévères.
Préparation et déroulement de l’intervention
Une préparation minutieuse et une planification précise sont essentielles pour garantir le succès de la chirurgie de l’hallux valgus. Le processus préopératoire comprend plusieurs étapes cruciales visant à optimiser les résultats et minimiser les risques.
Examens préopératoires essentiels : radiographie et bilan podologique
Avant toute intervention, un bilan radiologique complet est indispensable. Il inclut généralement :
- Des radiographies en charge du pied dans les incidences de face et de profil
- Une incidence axiale des sésamoïdes
- Parfois, des clichés dynamiques pour évaluer la réductibilité de la déformation
Ces examens permettent de mesurer précisément les angles caractéristiques de l’hallux valgus, notamment l’angle intermétatarsien (IMA) et l’angle hallux valgus (HVA). Ces mesures sont cruciales pour déterminer la technique chirurgicale la plus appropriée.
En complément, un bilan podologique approfondi est réalisé. Il comprend une analyse de la marche, une évaluation de la mobilité articulaire et un examen des pressions plantaires. Ces informations aident à personnaliser la stratégie chirurgicale et à anticiper d’éventuelles complications post-opératoires.
Anesthésie : choix entre locale, loco-régionale et générale
Le choix du type d’anesthésie dépend de plusieurs facteurs, notamment la complexité de l’intervention, les préférences du patient et son état de santé général. Les options couramment proposées sont :
- L’anesthésie locale : adaptée pour les procédures mini-invasives simples
- L’anesthésie loco-régionale (bloc poplité) : très utilisée, elle offre une analgésie prolongée post-opératoire
- L’anesthésie générale : réservée aux cas complexes ou sur demande spécifique du patient
La tendance actuelle privilégie l’anesthésie loco-régionale, qui permet une récupération rapide et une gestion optimale de la douleur post-opératoire. Une étude récente a montré que 78% des patients ayant bénéficié d’une anesthésie loco-régionale rapportaient une satisfaction élevée concernant leur expérience péri-opératoire.
Étapes clés de la chirurgie de l’hallux valgus
Le déroulement de l’intervention varie selon la technique choisie, mais certaines étapes sont communes à la plupart des procédures :
- Incision et exposition de l’articulation métatarso-phalangienne
- Libération des tissus mous contractés (capsule articulaire, ligaments)
- Réalisation de l’ostéotomie selon la technique choisie
- Correction de la déformation et fixation de l’ostéotomie
- Rééquilibrage des tissus mous pour stabiliser la correction
- Fermeture par plans et mise en place d’un pansement compressif
La durée moyenne de l’intervention est d’environ 45 à 60 minutes pour une chirurgie unilatérale, mais peut varier selon la complexité du cas et l’expérience du chirurgien.
La précision dans l’exécution de chaque étape est cruciale pour obtenir une correction optimale et durable de l’hallux valgus.
Récupération post-opératoire et rééducation
La période post-opératoire joue un rôle déterminant dans le succès à long terme de la chirurgie de l’hallux valgus. Une gestion adéquate de la douleur, une mobilisation précoce et une rééducation ciblée sont essentielles pour optimiser les résultats fonctionnels.
Protocole de soulagement de la douleur et gestion de l’œdème
La gestion de la douleur post-opératoire repose sur une approche multimodale :
- Analgésie systémique : combinaison d’antalgiques et d’anti-inflammatoires
- Cryothérapie : application régulière de glace pour réduire l’inflammation
- Élévation du membre opéré : aide à diminuer l’œdème et améliore le confort
L’utilisation de techniques d’analgésie locale prolongée, comme les cathéters périnerveux, gagne en popularité. Une étude récente a montré que cette approche permettait de réduire la consommation d’opioïdes de 40% dans les 48 premières heures post-opératoires.
La gestion de l’œdème est cruciale pour faciliter la cicatrisation et prévenir les complications. Outre l’élévation du membre, le port de bas de contention et la réalisation de drainages lymphatiques manuels peuvent être prescrits dès les premiers jours post-opératoires.
Chaussures post-opératoires et reprise progressive de la marche
La reprise de la marche est généralement autorisée dès le lendemain de l’intervention, avec l’aide d’une chaussure post-opératoire spéciale. Cette chaussure, à semelle rigide et talon inversé, permet de protéger le site opératoire tout en facilitant le déroulé du pas.
Le protocole de remise en charge varie selon la technique chirurgicale utilisée :
- Pour les techniques mini-invasives : appui complet possible dès J1, avec chaussure post-opératoire pendant 4 à 6 semaines
- Pour les ostéotomies classiques : appui partiel les 2 premières semaines, puis progressif jusqu’à l’appui complet à 4-6 semaines
- Pour les arthrodèses : appui partiel pendant 6 semaines, puis progressif jusqu’à consolidation complète
La transition vers des chaussures normales se fait progressivement, généralement entre la 6ème et la 8ème semaine post-opératoire, en fonction de l’évolution clinique et radiologique.
Kinésithérapie ciblée : mobilisation et renforcement
La rééducation post-opératoire joue un rôle crucial dans la récupération fonctionnelle après une chirurgie de l’hallux valgus. Un programme de kinésithérapie personnalisé est généralement initié entre la 2ème et la 4ème semaine post-opératoire, selon le protocole du chirurgien. Les objectifs principaux de cette rééducation sont :
- Restaurer la mobilité de l’articulation métatarso-phalangienne
- Renforcer les muscles intrinsèques du pied
- Améliorer la proprioception et l’équilibre
- Corriger les schémas de marche pathologiques
Les techniques de mobilisation passive et active sont progressivement introduites pour lutter contre la raideur articulaire. Des exercices spécifiques de renforcement musculaire, notamment du muscle abducteur de l’hallux, sont essentiels pour maintenir la correction obtenue chirurgicalement.
Une étude récente a montré que les patients ayant suivi un programme de rééducation intensif pendant 8 semaines post-opératoires présentaient une amélioration de 30% de leur score fonctionnel à 6 mois, comparativement au groupe contrôle.
La patience et la persévérance sont les clés d’une rééducation réussie après une chirurgie de l’hallux valgus. Chaque étape franchie est un pas vers une meilleure fonction du pied.
Résultats et complications potentielles
La chirurgie de l’hallux valgus offre généralement des résultats satisfaisants, mais comme toute intervention chirurgicale, elle comporte des risques de complications. Il est essentiel pour les patients d’être informés des résultats attendus et des potentielles complications pour prendre une décision éclairée.
Taux de correction et satisfaction des patients
Les études à long terme montrent des taux de satisfaction élevés après la chirurgie de l’hallux valgus, avec environ 85% des patients se déclarant satisfaits ou très satisfaits des résultats. La correction anatomique obtenue est généralement significative, avec une réduction moyenne de l’angle hallux valgus de 20 à 25 degrés.
Les principaux bénéfices rapportés par les patients incluent :
- Une diminution importante de la douleur (réduction de 70% en moyenne sur l’échelle visuelle analogique)
- Une amélioration de la fonction du pied, facilitant la marche et les activités quotidiennes
- Une meilleure capacité à porter des chaussures confortables
- Une satisfaction esthétique accrue
Cependant, il est important de noter que la récupération complète peut prendre plusieurs mois, et que certains patients peuvent nécessiter jusqu’à un an pour atteindre leur potentiel maximal de récupération.
Complications possibles : raideur, récidive, métatarsalgie de transfert
Malgré des taux de succès élevés, la chirurgie de l’hallux valgus n’est pas exempte de complications potentielles. Les plus fréquemment rencontrées sont :
- Raideur articulaire : Une limitation de la mobilité de l’articulation métatarso-phalangienne peut persister chez 5 à 10% des patients, nécessitant parfois une rééducation prolongée.
- Récidive de la déformation : Environ 10% des patients peuvent présenter une récidive partielle de l’hallux valgus dans les années suivant l’intervention, souvent due à des facteurs biomécaniques non corrigés.
- Métatarsalgie de transfert : La modification de la répartition des charges sur l’avant-pied peut entraîner des douleurs sous les têtes des métatarsiens latéraux chez 5 à 15% des patients.
D’autres complications moins fréquentes incluent les troubles de cicatrisation, les infections superficielles (1-2% des cas), et très rarement, les pseudarthroses ou les lésions nerveuses.
Suivi à long terme : maintien des résultats et ajustements
Un suivi régulier est essentiel pour maintenir les bénéfices de la chirurgie et détecter précocement d’éventuelles complications. Le protocole de suivi typique comprend :
- Des consultations de contrôle à 6 semaines, 3 mois, 6 mois et 1 an post-opératoire
- Des radiographies de contrôle pour évaluer la consolidation osseuse et le maintien de la correction
- Une évaluation podologique annuelle pour adapter les orthèses si nécessaire
Le maintien à long terme des résultats dépend en grande partie de l’adhésion du patient aux recommandations post-opératoires, notamment :
- Le port de chaussures adaptées, évitant les talons hauts excessifs
- La réalisation régulière d’exercices d’auto-rééducation
- L’utilisation d’orthèses plantaires sur mesure si prescrites
Une étude de suivi sur 10 ans a montré que 80% des patients maintenaient une correction satisfaisante et une fonction améliorée, soulignant l’importance d’une approche globale et à long terme dans la prise en charge de l’hallux valgus.